- A Musicoterapia nos Cuidados Paliativos

Último dia do mês. A newsletter sai hoje. Falta este artigo para que ela possa sair.
Desde o começo do mês a tentar escrevê-lo. “Faço amanhã, talvez acabe no dia a seguir”, pensava. Passou o mês inteiro.
Confronto adiado com um tema que poucos o assumem com a urgência que ele nos pede.
Há muitos meses atrás numa fantástica mini tertúlia com o Prof. José Ferro dizia-me: “fazemos imensos planos e gastamos tudo para cuidar dos bebés e apostar no melhor para eles, mas esquecemos o fim de vida, não o queremos planear”. Nunca mais esqueci as palavras.
O tema é por si sedutor, principalmente depois de lançarmos perguntas às quais entendemos ter ainda poucas respostas.
Longe de ser conhecido e dominado na opinião pública, falar de Cuidados Paliativos remete a mente humana para um fim silencioso e porventura prolongado e essa é uma imagem que poucos gostam de ver no confronto do seu próprio imaginário. Mas terá sempre de ser assim o fim? Silencioso e penoso, quanto prolongado? E então só porque a morte tem inerente certo peso, não se fala sobre ela?
Desequilíbrio da balança das emoções que exige, no entanto, uma reflexão ponderada, vasculhada, para que depois de entendida, se exija como parte integrante do quotidiano de um Serviço Nacional de Saúde que tem de aglomerar todos os quadrantes.

Foi no inverno do ano passado que recebemos um telefonema do Hospital, “venham depressa se ainda se querem despedir dele”. Viagem assustadora até Lisboa, um silêncio e um frio que não sabíamos atribuir se era do inverno, ou do aviso da perda do nosso pai, do avô pai. Já internado nos Cuidados Intensivos e com alguns tubos a invadirem-no, o corpo estava gelado, a pele entre o branco e o amarelo. Sem reação à voz, aos beijos suaves na pele, não havia sinais de presença dele perto de nós. Septicemia, avisaram-nos ao telefone, generalizada, reforçaram. Os órgãos estavam a entrar em falência. Deitada ao lado dele, apesar de todos os avisos de desinfeção e cuidado no contacto, encontrei nas mãos um resto de calor. Juntei as minhas com as dele. Mantivemo-nos quentes só ali. Nessa altura segredei-lhe baixinho ao ouvido que o céu do seu quintal, onde sempre se sentou nas noites de verão, estava iluminado pelas estrelas. Apertou a mão. Nós achamos que sorriu brandamente como se estivesse a flutuar nesse céu.
O meu avô não morreu nessa noite e na manhã seguinte voltou a sentar-se sozinho na cama e a falar como se tivesse acordado de uma longa sesta. Mas as infeções foram colando o corpo cada vez mais à cama e desligando-o da comunicação, os dias arrastaram-se nos outros, e, com a pandemia, ficou cada vez mais isolado e doente, apenas com acesso a nós por videochamada. Debilitado e demasiado fraco, já não conseguia segurar no telefone, nem reagir a nada, mas cada vez que ouviu a minha voz sorria, como se fosse música para a sua frágil memória que já nem sempre me recordava.
O meu avô morreu. Não o pudemos cuidar na fase final da vida e não sabemos como o cuidaram, cremos que bem, mas não pudemos estar perto. Não o pudemos velar, não houve mais contacto humano. A despedida aconteceu apenas no dia em que nos despedimos do corpo, precisamente há um ano, no domingo de Páscoa.
Foi por tudo isto que protelei escrever sobre os paliativos, porque alguém muito próximo de mim necessitou deles e não sei qual foi o grau de dor que lhe fomos infligindo, para o tratar só mais um pouco, só para o manter sempre vivo. E o conforto do doente terminal? Só porque não se expressa mais, teremos nós a certeza se está a ser cuidado sem agonia? Qual é o limite da dor na travessia até ao fim da linha?
Poderá ser a música, ou um monólogo de alguém próximo, terapia sensorial?

Com o propósito de educar, sensibilizar e tocar na perceção do outro, Rui Tato Marinho, Professor e Coordenador da Comissão Científica do Mestrado em Cuidados Paliativos e Paulo Pina, Professor e Doutor em Cuidados Paliativos, ambos da Faculdade de Medicina da Universidade de Lisboa, reuniram a ex-Ministra da Cultura e pianista, Gabriela Canavilhas, Isabel Galriça Neto, diretora da Unidade de Cuidados Paliativos do Hospital da Luz, Raquel Gomes e o grupo musical SAMP, Ana Craciun, interna do 3º em Gastrenterologia, e a jornalista do Expresso Christiana Martins como mediadora de um Webinar realizado no princípio de março.
Será a música considerada uma terapia?
Assumindo o conceito de musicoterapia, será então a música uma possível cura para a dor?
E do que falamos, quando falamos em terapia com música para um doente paliativo, ou simplesmente, para um doente que receberá um tratamento que lhe cause dor?
Apresentando a música como parte integrante da História da humanidade, Gabriela Canavilhas situou-a como “terapia contra a dor e alienação da vida”, permitindo ao doente ancorar-se e desbloquear a sua própria comunicação. Simbologia que, no entanto, não é universal, a ex-Ministra da Cultura reforçou que a música não tem efeito se o recetor não se identificar com o seu género, ideia materializada em estudos científicos já apresentados.
Na mediação de um desafiante debate, a jornalista do Expresso, Christiana Martins provocou a audiência, “falar de paliativos é pouco sexy, por parte dos media. É mais fácil falar de eutanásia, a verdade é que o foco nos paliativos é mais humanista”.
Depois do embate de assistir ao vídeo de uma antiga bailarina que recordou os seus tempos áureos quando ainda era jovem e não tinha Alzheimer, seguiu-se a música de Raquel Gomes e dos SAMP “Deixa voar”, foi como se apresentara, a cantar. É como se expressam e desempenham melhor as suas ações, fazendo chegar a música a pessoas em fim de linha, ou a crianças, ou nas prisões. Uma das ações foi cantar para um bebé que tinha sido abandonado pelos pais, “uma vida inteira para chegarmos a este momento”, diz-nos Raquel. Dos SAMP faz também parte Joana Pinto, musicoterapeuta, “cada vez há mais pessoas acamadas em casa, sozinhas, e se ao início não era bem visto irem pessoas “estranhas” aos quartos, com o tempo foram ganhando esse espaço”.

O propósito com a música é procurar no outro a identidade sonora, criando pontes entre partes, o doente, os familiares e os terapeutas. “Nós queremos preparar a morte até ao último momento e para além do último suspiro”.
Há um balanço entre o silêncio e a comoção de uma plateia de cerca de 100 pessoas que se vê confrontada pelo tema. E o tema não acontece só na família dos outros.
Deixemos a morte, porque a música não se aplica só diante dessa passagem.
Ana Cracium é interna do 3ºano do Serviço da Gastrenterologia e trabalha com Rui Tato Marinho. Em conjunto trabalham num projeto que, apesar da sedação para fazer exames invasivos como a colonoscopia e endoscopia, perguntam qual é a música que o doente quer ouvir. “O maior benefício é que cada doente escolha a sua música e que se liberte da ansiedade”, diz.
Médica com especialização em Cuidados Paliativos, Isabel Neto confrontou-se com o tema há 26 anos em Inglaterra e foi lá que lhe ficou claro que “ a musicoterapia não é ouvir música, é uma terapia”. O enfoque dado nesta conversa é o mesmo que dá todos os dias na sua atividade profissional, “não é a morte em si, é ajudar alguém até que essa pessoa morra. Mas é uma tristeza só se poder intervir nos últimos dias quando há tantos meses de vida antes do fim”.

Reconfortante quando positivamente provocativa, continua a falar sobre cuidar paliativamente do outro: “isto não é uma caridadezinha fazer música, ou massagem que alivie a dor, é ajudar a viver até que a morte chegue. A pessoa ali à nossa frente foi criança, artista, profissional, foi mãe ou pai, tem toda uma história de vida e nós estamos a ajudar a que mantenha esse legado e é na forma como olhamos o outro que podemos, ou não, devolver-lhe a dignidade”.
Defendendo que a musicoterapia é uma atitude clínica terapêutica, negociada ao serviço do outro, Paulo Pina, especialista em Cuidados Paliativos, questiona se o problema da consagração destas terapêuticas será pela necessidade de estudos com evidência científica.

Auspicioso parece, no entanto, a este nosso Professor o futuro que pode vir a ser construído especialmente pelos médicos mais jovens que começam agora a ser formados e que estão tão despertos para estas questões mais humanizadas do outro. E congratula a sua casa pois “a FMUL tem esta valência de já ensinar e integrar os Paliativos no ensino. Educar primeiro, é este o grande papel que a nossa Faculdade está a assumir. É preciso caminhar para informar para estes cuidados ativos que devem ser obrigatórios no SNS”.
Rui Tato Marinho é o responsável pelo novo Centro de Medicina Paliativa da Faculdade de Medicina. Assume ainda o papel de Diretor do Serviço de Gastrenterologia e Hepatologia do Centro Hospitalar Lisboa Norte. Tem sensibilizado a comunidade académica, bem como a sociedade civil, para a humanização do doente, dando especial foco à importância dos Cuidados Paliativos. Cada vez mais ligado ao mundo jurídico, para estudar o conceito do fim de vida, e em colaboração com a Faculdade de Direito, tem espalhado a informação e colocando nas agendas o tema que ninguém quer muito visitar. Ainda Presidente da Comissão Jurídica da Sociedade Portuguesa de Gastrenterologia, clinicamente vai assumindo cada vez mais cuidados com os doentes.
O limite entre o bem-estar no fim de vida e a morte está muito bem separado e essa é a mensagem que quer fazer chegar.

Como é que o Professor se focou mais na área dos Paliativos?
Rui Tato Marinho: Há uns 12 anos atrás percebi que havia um mundo muito diferente e que era o mundo dos Paliativos. Este é um tema que só agora começou a ser dado em algumas Escolas de Medicina, o que significa que os médicos da minha geração não têm formação nessa área. O meu mindset mudou quando uma enfermeira de ORL me pediu para orientar a sua tese de mestrado sobre paliativos e que se chamava "Dor e iatrogénica no doente oncológico terminal". Isso queria dizer que é infligido sofrimento ao doente, com cancro, que se encontra numa fase final da vida. Ao ler aquele trabalho a minha mente clarificou-se. Dou-lhe exemplos claros, do que me chamou a atenção, "não ter que pôr soro, não entubar, não ter de se fazer os procedimentos até ao fim", isto porque os doentes sofrem com algumas intervenções dos médicos e profissionais de saúde e a questão é se se justifica. Esta abordagem mudou-me e transformou a minha forma de ver o mundo.
Algum tempo depois recebi um convite do Prof. António Barbosa para que eu colaborasse com ele. Comecei por dar uma aula de doença de fígado e paliativos e aos poucos fui percebendo que 20% dos meus doentes internados eram paliativos. A verdade é que a Gastrenterologia lida muito com a pessoa com doença oncológica, Um terço dos cancros dos portugueses são do Aparelho Digestivo. Chamo os Big Five (Esófago, Estômago, Fígado, Pâncreas, Cólon e Reto). Temos dois cancros no top 10 das doenças mais mortais em Portugal, o do cólon e do estomago. O cancro que regista maior incidência é o do cólon e reto com mais de 10 mil pessoas por ano (10501, 17% dos novos cancros em Portugal), por comparação ao cancro da mama que com mais de 7 mil mulheres (7041), assim como o da próstata, na mesma paridade (6759) - Globocan, OMS 2020.
Nos próximos 10 anos iremos ter mais de 100 mil novos casos de cancro do cólon e reto.
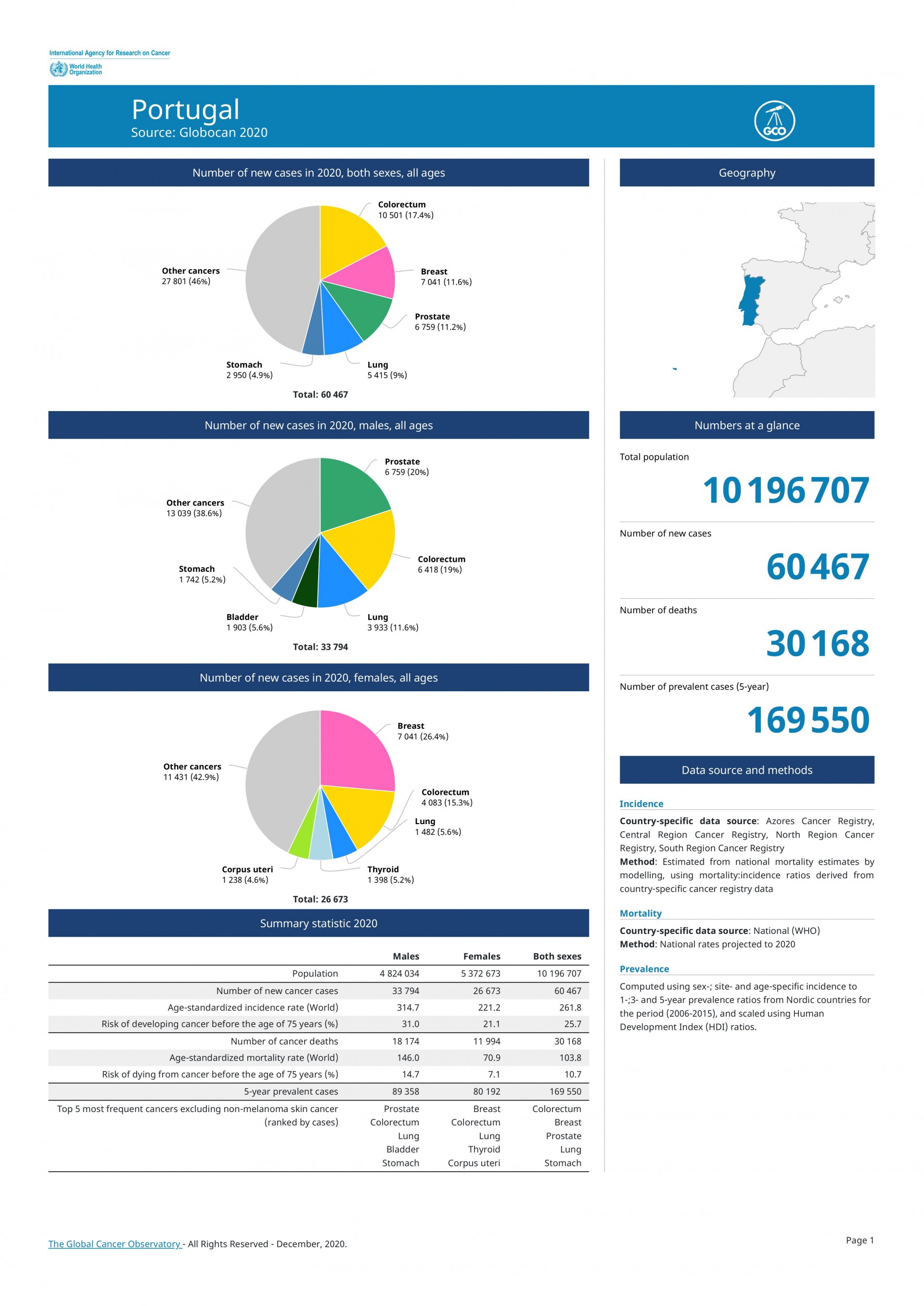
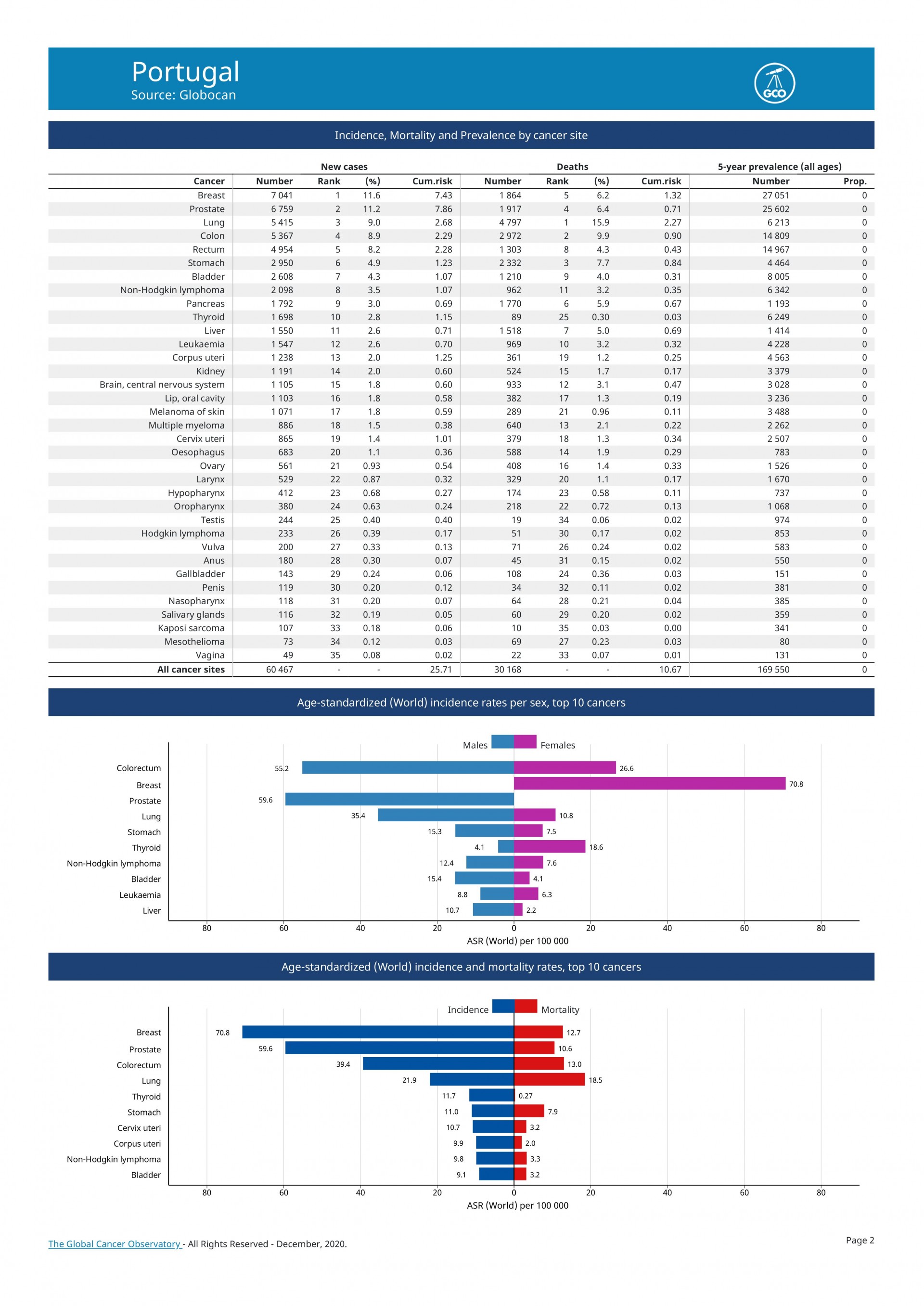
O do Pâncreas é daqueles com pior prognóstico, 4 a 5 meses. Prevê-se que em 2 ou 3 anos este último venha a ultrapassar as mortes por cancro da mama. As razões não são totalmente claras, mas na equação está a maior longevidade das pessoas, assim como a obesidade e o consumo de álcool e tabaco.
Mas regressemos aos paliativos. Diante deste quadro oncológico e que acompanho diariamente percebi que a minha especialidade sempre teve paliativos.
Comecei então a participar e a desenvolver algumas ações sobre o tema, envolvendo-me em paralelo na área jurídica, para saber que balizas estavam consagradas nestas matérias. Com a saída do Prof António Barbosa, acabei por assumir a área dos Cuidados Paliativos.
O nosso Hospital tem uma área de Paliativos?
Rui Tato Marinho: Tem uma Unidade de Medicina Paliativa, mas que no meu entender precisava de mais médicos, de ter camas para internamento, de ter uma equipa de Apoio Domiciliário. O Hospital organizou-se de um modo fantástico e exemplar para a oferta de Cuidados Intensivos. Tem know-how organizativo.
Não tem internamentos?
Rui Tato Marinho: Não tem. E um Hospital Universitário, deveria ter. Como deveria ter uma equipa domiciliária, como tem já a hospitalização domiciliária, faltava a translação. A tendência natural é que a Medicina Paliativa passe a especialidade médica, já é uma competência na Ordem dos Médicos, mas tenderá a ser especialidade no futuro. Corremos depois o risco de não ter idoneidade médica por não termos internamento, nem apoio domiciliário. A Faculdade está a fazer bem o seu caminho ao ter criado um Centro, já tem um Mestrado há 20 anos, e estas são formas de aproximar os dois mundos, o Hospital e o da Faculdade. Enquanto Diretor de um Serviço, o meu intuito é contribuir para melhorar a oferta paliativa do Hospital. Outros Serviços também estão a dar passos nesse sentido (Cardiologia, Prof. Fausto Pinto, Luís Parente Martins, Nefrologia, Dr. José Guerra, Cristina Outerelo). A mortalidade por Doença Hepática é gigantesca e quando cheguei a este Hospital há 20 anos pensava que acabava por ser "poesia" o meu trabalho, porque em cada 10 doentes, só um ia receber transplante, os outros acabariam por não sobreviver a médio prazo (2 anos)
E como é que se tratam esses doentes do universo da poesia e que muitos acabam por morrer em casa?
Rui Tato Marinho: Alguns estão em casa, mas a sociedade cível também presta apoio. Mas admito que me chamava um "gestor da morte", como Hepatologista, porque sabia e sei o que vai acontecer, sei calcular o tempo. É este o quadro real.
O paliativo vai sempre morrer?
Rui Tato Marinho: Nem sempre. Mas quase sempre.
(Indisfarçável a minha apatia diante da notícia que o Professor me dá)
Repare no seguinte, há uma cultura que tem de mudar e que passa pela eficácia das equipas, o que não pode acontecer é o tempo de espera até se aplicar a solução certa ao doente, ou situações semelhantes que minimizam o sofrimento, a atitude precisa de ser diferente. Toda a atitude deve ser diferente diante da morte. A morte faz parte do processo natural, há países que fazem funerais com música, naquele dia celebram e juntam as pessoas, veja o caso do México, ou de Guatemala. Nas aulas faço questão de falar sempre da morte na vida clínica e da experiência que o médico tem com a morte, ou seja, tudo são processos de realidade.

Organizou um encontro precisamente para dar outro sentido à cultura da morte, através de um Webinar que se intitulava “Música nos Paliativos”. Nesse encontro falou-se da música não como cura, mas como terapia. Sei que também usa a música em exames que são mais invasivos. A música é sempre consentida, ou coloca-a para que a sua equipa se sinta melhor?
Rui Tato Marinho: Teve a participação da pianista e antiga Ministra da Cultura, Dra. Gabriela Canavilhas. Sempre usei música de piano jazz nas minhas consultas. Mas temos um projeto de investigação científica clínica onde queremos perceber os efeitos da música nas pessoas que tratamos. Nós temos que tratar o doente no seu todo, como lhe dizia, vê-lo como o todo e isso não passa só pela música. Temos que ir trabalhando várias áreas e melhorar esse todo. Os privados fazem-no muito bem, isso passa pela imagem do próprio médico, pela forma como dá atenção ao doente, como o trata pelo nome. Ser empático e criar um ambiente agradável, como a luz ambiente, e que é muito importante porque relaxa a pessoa, haver silêncio, ou ter música, que liberta dopamina, são tudo elementos que criam o bem-estar. A música desencadeia emoções positivas.
A música nos paliativos também causa estas emoções que falamos?
Rui Tato Marinho: Tem dois aspetos. Por um lado traz momentos positivos e de relaxamento, mas principalmente se for uma música que aquela pessoa tivesse gostado muito, traz-lhe memórias e isso vai tocar na lembrança dos bons momentos do passado. É o contacto com os sentidos que pretendemos transmitir. Humanizar a relação entre profissional e doente, numa fase tão difícil da vida, é o nosso grande objetivo, isso estende-se igualmente à família. Precisamos de saber o nome do doente, o doente não precisa só de tratar aquele órgão que está doente, ele é tudo, não é aquele órgão isolado do resto. Hoje numa revista de Harvard li que "tão importante como a cor da pele e o género, é também a categoria social", ou seja, todo o contexto cultural e aquilo que nos rodeou sempre, pode ajudar-nos a chegar mais perto da pessoa, a entendê-la. Deixe-me dar-lhe um exemplo, um homem que tenha tocado piano a vida toda, é importante que essa história se saiba quando o estamos a tratar e ele já não nos diz isso, mas como médico é importante que eu saiba isso, porque posso chegar mais perto dele.
Está nas suas mãos fazer algo para termos internamentos de paliativos no Hospital?
Rui Tato Marinho: Está. Todos temos influência, sabe como? Ir falando. E a Faculdade tem-nos dado palco para isso, tem no seu currículo obrigatório algumas (ainda poucas) horas Cuidados Paliativos e a tendência é que a carga horária aumente em termos letivos.
Como vê há sempre formas de ir tocando as pessoas, os webinares com duas antigas ministras ajudam a dinamizar a informação; falar com o Conselho de Administração também pode ter um papel importante; tentar trazer jovens médicos que querem vir para cá trabalhar e lidar com estas áreas, é tudo uma questão de tempo. Sabe que esta pandemia chamou muito a atenção para os Cuidados Intensivos, e muito bem, e talvez agora se perceba a importância de falar dos outros Cuidados, os Paliativos. São quase 100 000 portugueses por ano que necessitam de apoio paliativo. Muitos deles são os nossos Pais, Avôs, portugueses que fizeram este País. É um dever humanitário Cuidar, de forma intensiva ou paliativa.

Talvez a pandemia nos tenha recentrado no que toca à importância de partilhar também as perdas e os momentos duros em família. Cuidar com os mesmos cuidados de quem nasce, e também de quem se está a despedir, deixa-me a refletir, principalmente quando me toca pessoalmente na lembrança de quem realmente somos e a quem pertencemos. "Devemos cuidar melhor dos nossos pais e avós porque foram estes portugueses que fizeram o nosso país e que é dos melhores do mundo".
Então conte comigo para que se fale Professor!
Assista à Sessão À Conversa com... sobre os Cuidados Paliativos
https://www.youtube.com/watch?v=gZV4YLP6Jw
Conheça o Projeto SAMP:
https://www.samp.pt/samp-contigo/musicoterapia/
Joana Sousa
Equipa Editorial

